Resumo
Além da regulação primordial por meio da substância cinzenta periaquedutal mesencefálica, o sistema neurovegetativo - incluindo a atividade do vago - é essencial na regulação das reações de estresse. Este artigo explica, discute e apresenta os principais resultados e correlações de estudos, mecanismos de disfunção, diagnósticos e abordagens e técnicas de tratamento osteopático, bem como abordagens de autogerenciamento para a regulação do nervo vago.
Palavras-chave
Mecanismos de ação vagal, disfunção vagal, diagnóstico e interpretação da atividade vagal, abordagens de autoajuda, estimulação osteopática do nervo vago (VNS), cinza periaquedutal mesencefálica, osteopatia psicossomática
Resumo
Além da regulação superordenada por meio da substância cinzenta periaquedutal mesencefálica, o neurovegetativo - entre outros, a atividade do vago - é essencial na regulação das reações de estresse. Este artigo explica, discute e apresenta resultados e correlações essenciais de estudos, mecanismos de disfunção, diagnósticos e abordagens e técnicas de tratamento osteopático, bem como abordagens de autogerenciamento para a regulação do vago.
Palavras-chave
mecanismos de ação vagal, disfunção vagal, diagnóstico e interpretação da atividade vagal, abordagens de autoajuda, estimulação osteopática do nervo vago (VNS), cinza periaquedutal mesencefálica, osteopatia psicossomática
Introdução
Estados comportamentais abrangentes, como luta e fuga, imobilização ou estado de congelamento e avaliação de risco - com os efeitos motores, autonômicos e endócrinos associados - são coordenados pela substância cinzenta periaquedutal (PAG) mesencefálica [21], [45], [49], [92]. As aferências vagais são transmitidas pelo núcleo do trato solitário para a PAG, o hipotálamo, a amígdala e o córtex insular, cingulado e pré-frontal, onde são integradas aos processos emocionais e cognitivos [7], [19], [20], [95].
Embora a popular teoria polivagal não explique adequadamente essas características anatômicas e mecanismos de ação, o vago é, no entanto, de grande importância [65], [66]. Por exemplo, os aferentes vagais subdiafragmáticos parecem influenciar o medo inato, o medo aprendido e outros comportamentos [53], [54]. Além disso, os aferentes vagais modulam os processos nociceptivos espinhais em vários modelos experimentais [29], [50].
Em termos evolutivos, o sistema nervoso autônomo regulou e ainda regula a manutenção das funções corporais mais importantes. Por exemplo, as presas reagiam ao perigo dos predadores congelando e desligando o metabolismo. Esse comportamento era regulado pelo sistema nervoso parassimpático, que priorizava esse comportamento em detrimento das funções metabólicas, se necessário. Isso mostra claramente como a sobrevivência de todo o organismo é organizada hierarquicamente em sistemas reguladores. antes de funções de órgãos individuais. O sistema nervoso simpático se desenvolveu em conexão com o comportamento de fuga em vez de congelamento, bem como com os instintos de caça e os mecanismos de controle de luta. Isso se manifesta na dilatação da pupila (melhor visão crepuscular e observação periférica mais nítida do campo visual), na dilatação dos vasos sanguíneos das extremidades e dos pulmões (necessária para o comportamento de fuga e luta) e no aumento dos hormônios do estresse para reações mais rápidas e fornecimento de glicose. Aqui também, o foco está no organismo como um todo e não exclusivamente no funcionamento de órgãos individuais.
Os sistemas nervosos parassimpático e simpático não agem necessariamente de forma antagônica. As fibras não mielinizadas, originadas principalmente do nervo vago dorsal, regulam o fluxo sanguíneo e a atividade dos órgãos abdominais, enquanto as fibras mielinizadas, originadas do nervo ambíguo, regulam os órgãos torácicos, o coração e os pulmões, bem como a fala (nervos laríngeo superior e recorrente) e a audição da fala humana (incluindo o nervo estapediano após a conexão com o nervo facial). Há também influências vagais na variabilidade da frequência cardíaca (VFC), no controle do açúcar no sangue e no sistema imunológico, bem como no tom da voz, no apetite e na função brônquica. O nervo vago atua como um elo entre o sistema nervoso autônomo periférico e o cérebro. Ele também favorece o armazenamento de memórias. Foi demonstrado que a estimulação do nervo vago tem efeitos de plasticidade cerebral e de melhoria da memória [69].
Existem aferentes provenientes principalmente do intestino e de outros órgãos abdominais. Por exemplo, as fibras aferentes do nervo vago influenciam metabolicamente a microglia do cérebro [108]. Normalmente, o sistema nervoso central é protegido pela barreira hematoencefálica. No entanto, ele pode ser potencialmente danificado pelo vago, uma vez que os eferentes do trato gastrointestinal podem ativar a microglia nas estruturas vagais e alterar a comunicação intestino-cérebro [4].
Fisiopatologicamente, o nervo vago é importante em dores de cabeça, depressão e transtorno de estresse pós-traumático (TEPT), por exemplo. [49], [61], [76], [94], [104].
Com o aumento da idade, ocorrem mudanças pelo menos nas fibras somatomotoras mais grossas do vago, que se afinam com o tempo [109].
Disfunções do vago
Diminuição da atividade vagal
- A redução da atividade do vago ocorre, por exemplo, em doenças autoimunes, como colite ulcerativa, imunidade reduzida, má absorção e obesidade.
- A atividade vagal hipotônica com atividade normotônica do sistema nervoso entérico pode ocorrer com abuso de álcool e diabetes mellitus tipo 2. Além da abstinência de álcool, o nervo vago pode ser estimulado terapeuticamente (veja abaixo).
- A atividade vagal hipotônica com atividade hipotônica do sistema nervoso entérico abriga um alto risco de doenças neurodegenerativas. Nesse caso, o baixo estado imunológico deve primeiro ser melhorado e a carga viral reduzida [59], [60] e só então o nervo vago deve ser estimulado. Além disso, a região do intestino delgado pode ser esticada para aumentar a atividade mioentérica [59], [60].
Aumento da atividade do vago
A atividade do vago pode não apenas ser reduzida de forma disfuncional, mas também aumentada.
- O aumento da atividade do vago ocorre, por exemplo, em alergias, doença de Crohn e obesidade.
- No caso de atividade hipertônica do vago, o diafragma, o radix mesenterii e a região cervical alta podem ser alongados com a OMT.
- O aumento da atividade vagal em jovens pode levar a um aumento na produção de ácido gástrico, aumento do esvaziamento gástrico e, possivelmente, diarreia. Além das abordagens manuais, a região oral deve ser limpa e a carga de patógenos deve ser reduzida.
Diagnóstico
Usando o olfato - Coloque óleo essencial de lavanda sob o nariz: A estimulação do vago promove o esvaziamento gástrico. Isso é audível, por exemplo, com um estetoscópio na região do piloro. [113]
Ao engolir - Beber um copo de água é usado para testar o nervo vago no esôfago (o padrão é cerca de 5 segundos; o tempo de deglutição é reduzido com a redução da atividade e, por exemplo, na doença de Parkinson).
Por meio da medição da VFC - Os parâmetros de medição da VFC fornecem informações sobre a função autonômica do coração e permitem avaliações do funcionamento do sistema nervoso autônomo [39]. O nervo vago transmite informações muito mais rapidamente do que o sistema nervoso simpático. Por exemplo, a ativação da frequência cardíaca pelo nervo vago é até 8 vezes mais rápida do que a ativação simpática, o que significa que as flutuações na frequência cardíaca são muito mais fortemente determinadas pelo nervo vago [23].
Uso do teste de Ruffier-Dickson para determinar a hipotensão do nervo vago Após 1 minuto na posição supina, meça a frequência cardíaca (P1), faça agachamentos 30× ou por 45 segundos e, em seguida, meça a frequência cardíaca imediatamente depois na posição em pé (P2) e novamente após 1 minuto na posição supina (P3).
O índice de Dickson é usado para avaliar a capacidade de recuperação do coração após o esforço. Esse valor se correlaciona com a HRV, O2max-medições, elasticidade pulmonar, mobilidade diafragmática, esvaziamento gástrico e óxido nítrico.
Cálculo do índice de Dickson
((P2-70) + 2 (P3-P1))/10
Avaliação
10 = má adaptação
Outras possíveis indicações de atividade vagal reduzida
- Mobilidade reduzida do pescoço e distúrbios da mandíbula, DMC (disfunção craniomandibular).
- Gordura visceral: uma medição da circunferência abdominal pode ser realizada aqui (a atividade do vago é reduzida em pacientes com sobrepeso e disfuncionalmente aumentada em pacientes obesos).
- Compressão da pars descendens do duodeno com risco de refluxo.
- Pontos de gatilho positivos dos músculos do pescoço e da mandíbula.
- Restrições de tensão na área da vagina carótica.
- Ponto de Gesret positivo: geralmente está localizado na região intercostal sob a axila esquerda, mais raramente à direita. O teste é positivo se houver sensibilidade e palpação de uma espécie de bola de gordura nessa região.
- Contaminação viral: por meio de exames de sangue.
- Presença de proprionibactérias na boca: diagnóstico usando uma lâmpada UV.
Estimulação do nervo vago (VNS)
Para obter uma visão geral, consulte também [62].
A estimulação do nervo vago durante a terapia de exposição - possivelmente aplicada na abordagem osteopática de integração bifocal multimodal de acordo com Liem - elimina a ansiedade, a hipervigilância, o comportamento de evitação e o comportamento antissocial em estudos com animais sobre transtorno de estresse pós-traumático (TEPT) [3], [82], [86], [99], [100], [101], [102]. A VNS aumentou a extinção do medo condicionado em experimentos com ratos sem [82], [85] e com TEPT [55], [98]. A VNS também pode neutralizar os distúrbios de extinção do medo, reduzir o comportamento semelhante à ansiedade, melhorar outros sintomas de TEPT [32] e facilitar as respostas de medo condicionado [86].
Também foi demonstrado que o número de moléculas-chave que promovem a plasticidade sináptica pode ser aumentado pela VNS, por exemplo, acetilcolina [81], serotonina [75], noradrenalina [93], fator de crescimento de fibroblastos-1 (FGF-1) e o fator de crescimento BDNF (fator neurotrófico derivado do cérebro) [28], neurogênese [89], Fos (uma proteína nuclear expressa em condições de alta atividade neuronal) [80], Receptor de tropomiosina quinase B (TrkB) [31], neurexina, caderina e canais de cálcio [2], NMDA-(NMDA = N-metil-D-aspartato) [2], [3].
A estimulação elétrica transcutânea do nervo vago também mostra uma melhora na plasticidade neuronal, especialmente em combinação com o treinamento [42], [43], Por exemplo, no locus coeruleus [41], [46] e na consolidação da memória [17], [18], [85]. A combinação de VNS com eventos sensoriais ou motores é capaz de reorganizar o córtex sensorial ou motor [11].
A combinação de VNS e exposição a sinais condicionados não amplificados foi capaz de melhorar a extinção das vias de sinalização do córtex pré-frontal infralímbico - amígdala basolateral em experimentos com animais [3], [86].
Há evidências de que a VNS deve ser usada em combinação com abordagens baseadas em exposição para extinguir o medo condicionado e que sua aplicação isolada não é suficiente [78].
Uma alça autonômica vagovagal atinge impulsos viscerais no ncl. tractus solitarii (NTS), que transmite eferentes ao ncl. dorsalis nervi vagi (DMN) para a medula ventrolateral rostral (RVLM) e a medula lateral intermediária (ILM), com o objetivo de alcançar um equilíbrio entre as respostas simpáticas e parassimpáticas a vários estados corporais. O vago não atua de forma isolada. As modulações da alça vagovagal são acionadas por um possível a alça autonômica do prosencéfalo, por meio de interações entre o NTS e outras áreas cerebrais, como o hipotálamo, a amígdala, o córtex cingulado, o córtex insular e o córtex pré-frontal, que também estão envolvidos nos controles neuroendócrinos, emocionais e cognitivos (veja a Fig. 1)
Indicação
Reorganização do córtex sensorial ou motor [11], transtorno de estresse pós-traumático e transtornos de ansiedade [13], [34], [58], [78], [82], bem como inflamação crônica de baixo limiar, para a inibição da inflamação, por exemplo, na artrite reumatoide; fator de necrose antitumoral α (anti-TNF-α), ou seja, efeito anti-inflamatório, distúrbios gastrointestinais.Por exemplo, na artrite reumatoide; fator de necrose antitumoral α (anti-TNF-α), ou seja, efeito anti-inflamatório, distúrbios de esvaziamento gastroduodenal, possivelmente epilepsia resistente a medicamentos, depressão [9].
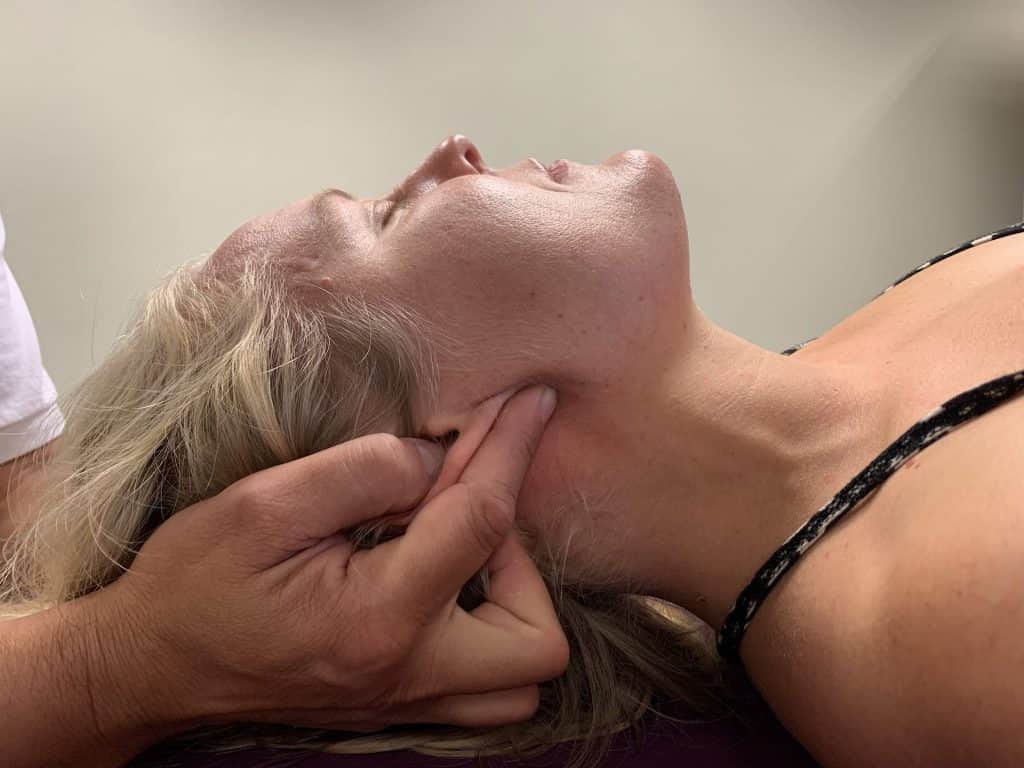
Estimulação vagal na região craniocervical de acordo com Liem
Posição da mão
- Polegar na área do cavum conchae (ramus auricularis nervi vagi)
- Dedo indicador sobre os anguli mastoideae.
- Dedo médio sobre a mastoide.
- Dedo anular e dedo mínimo na área da articulação atlanto-occipital (veja a Fig. 2)
Fig. 2 Legenda: Estimulação vagal na região craniocervical
Execução
- A pele na área de ambas as conchas auriculares [44] é suavemente estimulada manualmente usando os polegares e os ramos auriculares no processo mastoide usando os dedos médios.
- Os dedos indicadores anteriorizam a mandíbula inferior.
- O dedo anular e o dedo mínimo exercem uma inibição ou descompressão suboccipital na região suboccipital e próximo ao forame jugular. Nesse local, já foi demonstrado não apenas um efeito estimulador do vago, mas também uma melhora no fluxo sanguíneo cerebral [24], [88], [91].
Dica
O nervo vago passa pela parte média do forame jugular, caudal ao nervo glossofaríngeo e superficial à veia jugular interna.
A estimulação também pode ser obtida por meio de estimulação elétrica na área da orelha após Bonaz ou na mastoide e abaixo do diafragma [9]. O vago pode ser estimulado na mastoide e no diafragma usando uma unidade TENS com 10 Hertz. O agulhamento também é possível [44]
Estimulação vagal na área da vagina carótica
O nervo vago também pode ser suavemente estimulado na área da vagina carotídea. Os dedos médios de ambas as mãos são posicionados a cerca de 1 cm de distância, medialmente ao músculo esternocleidomastóideo - entre a artéria carótida comum e a veia jugular interna, diretamente abaixo da cartilagem tireoide. A estimulação na região do curso do nervo vago é obtida por meio de uma suave mobilização craniocaudal.
Fig. 3 Legenda: Estimulação vagal na área da vagina carótica
Estimulação vagal na área do diafragma
Medialmente, a região diafragmática profunda na área do esôfago (Tronco vagal anterior e posterior). Para fazer isso, deixe os polegares afundarem nas profundezas de ambos os lados do xifoide e siga os micromovimentos na área do esôfago enquanto os outros dedos descansam nos espaços intercostais inferiores. Ao mesmo tempo, o paciente diminui a respiração em cerca de metade.
Na segunda etapa, o Gânglio celíaco, aproximadamente no centro entre o umbigo e o xifoide, Relaxar (veja também a técnica Fulford [62], p. 520).
Reorganização do córtex sensorial ou motor
Isso permite que estímulos sensoriais ou estímulos motores, movimentos, posturas e OMT funcional sejam combinados com a VNS. Além disso, a VNS também é usada como parte da integração multimodal bifocal de Liem. Um efeito estimulante do vago foi demonstrado durante a palpação osteopática com foco no coração, de acordo com Liem [112].
Outras abordagens de OMT
As técnicas de elevação de costelas [24] e as técnicas de alta velocidade/baixa amplitude (HVLAT) [88] podem ter um efeito de ativação do vago. Uma única sessão de OMT em participantes saudáveis já levou a uma recuperação mais rápida da frequência cardíaca e do equilíbrio simpato-vagal e evitou o aumento típico dos níveis de cortisol após um estressor psicológico [30].
Abordagens de autoajuda
Os pacientes podem estimular o nervo vago por conta própria usando as seguintes medidas para minimizar as reações de estresse. Essas medidas podem ser usadas juntamente com o tratamento [63], [64]:
Respiração profunda e lenta com ou sem feedback de VFC [1], [57], [77] - Em um estudo no qual outras técnicas de respiração iogue e Kriyas - são físico Técnicas de limpeza (Ujjayi Respiração, Bhastrika, Sudarshan Kriya) - foram praticados, presumiu-se que eles têm um efeito ativador parassimpático [14].
Treinamento autogênico [79], Ioga [103] e Tai Chi [15], [71], [72], [111] têm um efeito de ativação vagal. No entanto, como existem tipos muito diferentes de ioga, por exemplo, tipos muito calmos como a ioga yin e, ao mesmo tempo, tipos muito dinâmicos como a power ioga, estudos futuros devem analisar as diferentes formas quanto a seus efeitos vagais.
Meditação [35], [106] - Por exemplo, a "meditação da bondade amorosa" aumentou as emoções positivas por meio de uma melhor percepção das relações sociais, o que, por sua vez, levou a um aumento do tônus vagal. Entretanto, esse efeito só foi alcançado em pessoas que realmente sentiram maior alegria e conexão social [56]. Supõe-se que a ativação vagal também ocorra por meio da respiração profunda durante a meditação [35]. Como existem tipos muito diferentes de meditação, assim como na ioga, essas variações podem ser levadas em conta em estudos futuros.
Aumento da ocitocina Todas as intervenções que levam a um aumento da ocitocina (e vasopressina), como massagem, toque etc., podem ser recomendadas, pois melhoram a função parassimpática [25], [48], [90].
Cantar, cantarolar, entoar mantras Cantar aumenta a VFC em homens e mulheres saudáveis de 18 anos. No entanto, isso só foi investigado em um único estudo até o momento. Diz-se que cantarolar, cantar hinos, cantar com energia e cantar mantras aumentam a VFC de maneiras ligeiramente diferentes [107]. Por exemplo, diz-se que o canto, especialmente o canto energético, também é estimulante ao mesmo tempo, mas sem atividade simpática significativa, possivelmente porque a atividade vagal desencadeada amortece a atividade simpática. Diz-se que essa reação fisiológica durante o canto é capaz de desencadear o estado homeostático de fluxo [107].
Há duas maneiras pelas quais a música poderia comunicar o estado do SNA entre os cantores: Por meio dos músculos das cordas vocais laríngeas usadas no canto, mediados pelo nervo recursivo do nervo vago, bem como por meio de um tipo de bomba vagal estimulada durante o canto [107]. Cantar o mantra "Om" também ativa o vago. Os autores levantam a hipótese de que isso pode ocorrer por meio da estimulação de seus ramos auriculares [51]. Em um estudo com 23 adultos, a recitação de mantras e orações causou um aumento nos ritmos cardiovasculares existentes, na VFC e uma redução na pressão arterial durante fórmulas rítmicas que envolviam a respiração a 6 respirações por minuto [6]. Também se diz que cantar libera oxitocina [36].
Risos Em um estudo piloto sobre ioga do riso, os participantes apresentaram melhora imediata do humor e aumento da VFC após uma intervenção com riso [22].
Interação social agradável - A atividade vagal aumenta por meio da interação da socialização positiva dos pais e da criança [87].
Exposição ao frio - Chuveiros frios e outras intervenções com frio aumentaram a atividade parassimpática ativando neurônios colinérgicos por meio do nervo vago [114], especialmente quando realizados repetidamente por um longo período de tempo. Assim, a habituação pode estar associada à diminuição da ativação simpática e, simultaneamente, ao aumento da ativação parassimpática durante a exposição ao frio [40]. O estudo em humanos foi realizado a 10°C de frio [74]. Intervenções agudas de frio de 4°C também levaram à estimulação parassimpática em experimentos com animais [114].
Antes de iniciar a intervenção com frio, deve-se esclarecer clinicamente se as aplicações de frio devem ser modificadas ou se são contraindicadas no caso de determinadas doenças, como doenças cardíacas.
Dica: Tome uma ducha fria todas as manhãs.
Nutrição, suplementos alimentares
- Probióticos como o Lactobacillus rhamnosus, que causaram uma redução nos hormônios do estresse, depressão e comportamento de ansiedade por meio do nervo vago [12]. A Bifidobacterium longum também foi capaz de reduzir o comportamento de ansiedade por meio do nervo vago [5].
- Ácidos graxos ômega-3, especialmente ricos em espécies de peixes gordurosos [16], [83], [96], [97].
- Serotonina: a serotonina intestinal estimula os receptores 5-HT3 das fibras aferentes vagais para estimular os neurônios sensoriais vagais [115].
- Colina: ao aumentar a atividade vagal, a colina, por exemplo, contida nos ovos, pode melhorar os danos cardiovasculares [68].
- Zinco: o zinco administrado por via oral aumenta a ingestão de alimentos por estimulação vagal em ratos durante o estágio inicial de deficiência de zinco (ou seja, sem uma diminuição nas concentrações de zinco no plasma e nos tecidos) [84].
Dica: certifique-se de que sua dieta contenha zinco em quantidade suficiente.
Jejum - O jejum aumenta a atividade vagal [52]: Em estudos com animais, o jejum intermitente, bem como a ingestão de alimentos com redução de calorias, levou a uma diminuição no componente de baixa frequência dos espectros de DPV, um marcador de tônus simpático, e a um aumento nos componentes de alta frequência dos espectros de HRV, um marcador de atividade parassimpática [73].
Exercício físico - O exercício físico leve a moderado parece estimular o esvaziamento gástrico por meio do aumento da atividade vagal [110].
Massagem - Por exemplo, a massagem nos pés [70]. A massagem com estimulação vagal também pode ajudar no ganho de peso de bebês prematuros [26], [27]. A massagem dos seios carotídeos pode até mesmo suprimir crises epilépticas [37]. Esse tipo de massagem só deve ser realizado por terapeutas especializados.
Posição de dormir - Dormir do lado direito: Em um estudo sobre o efeito da posição deitada na modulação do nervo autonômico em pacientes com doença arterial coronariana, verificou-se que a atividade vagal era mais alta e a excitação simpática era mais baixa na posição lateral direita. A modulação vagal na posição supina foi significativamente a mais baixa de todas as posições de sono investigadas [113].
Campos eletromagnéticos - A exposição a campos eletromagnéticos pulsados por 20 minutos levou a uma recuperação mais rápida da variabilidade da frequência cardíaca, especialmente na faixa de frequência muito baixa após o exercício físico. Após o término da exposição ao campo magnético, os efeitos descritos diminuíram rapidamente [38].
Secreção de peptídeo-1 semelhante ao glucagon - O GLP-1 inibe o esvaziamento gástrico por meio de mecanismos centrais mediados por aferentes vagais [47]. A estimulação da secreção endógena de GLP-1 por meio da manipulação da composição da dieta pode ser uma estratégia relevante para o tratamento da obesidade e do diabetes tipo 2. O GLP-1 é sintetizado e secretado principalmente pelas células L enteroendócrinas do trato digestivo. Sua secreção é parcialmente mediada pela absorção direta de nutrientes por meio de receptores acoplados à proteína G. Esses receptores se ligam a monossacarídeos e a proteínas de cadeia curta. Eles se ligam a monossacarídeos, peptídeos e aminoácidos, ácidos graxos monoinsaturados e poliinsaturados e ácidos graxos de cadeia curta. Alimentos ricos em fibras, nozes, abacate e ovos também parecem influenciar o GLP-1 [8].
Liem T. Vagus activation and stress response from the perspective of osteopathy, Osteop Med 2021; 22(4), 10-15.
https://www.sciencedirect.com/science/article/pii/S1615907121001118
Literatura
- Alayan N, Eller L, Bates ME et al. Current evidence on heart rate variability biofeedback as a complementary anticraving intervention (Evidências atuais sobre o biofeedback da variabilidade da frequência cardíaca como uma intervenção complementar contra a compulsão). J Altern Complement Med. 2018; 24 (11): 1039-1050
- Alexander GM, Huang YZ, Soderblom EJ et al. Vagal nerve stimulation modifies neuronal activity and the proteome of excitatory synapses of amygdala/piriform cortex. J Neurochem. 2019; 140 (4): 629-644
- Alvarez-Dieppa AC, Griffin K, Cavalier S et al. Vagus nerve stimulation enhances extinction of conditioned fear in rats and modulates Arc protein, CaMKII, and GluN2B-containing NMDA receptors in the basolateral amygdala. Neural Plast. 2016; 2016
- Ballsmider LA, Vaughn AC, David M et al. Sleeve gastrectomy and Roux-en-Y gastric bypass alter the gut-brain communication. Neural Plast. 2015; 2015
- Bercik P, Park AJ, Sinclair D et al. The anxiolytic effect of Bifidobacterium longum NCC3001 involves vagal pathways for gut-brain communication. Neurogastroenterol Motil. 2011; 23 (12): 1132-1139
- Bernardi L, Sleight P, Bandinelli G et al. Effect of rosary prayer and yoga mantras on autonomic cardiovascular rhythms: comparative study. BMJ. 2001; 323 (7327): 1446-1449
- Berthoud H-R, Neuhuber WL. Functional and chemical anatomy of the aferent vagal system (Anatomia química e funcional do sistema vagal aferente). Auton Neurosci. 2000; 85 (1-3): 1-17
- Bodnaruc AM, Prud'homme D, Blanchet R et al. Nutritional modulation of endogenous glucagon-like peptide-1 secretion: a review. Nutr Metab (Lond). 2016; 13 (1): 1-16
- Bonaz B, Picq C, Sinniger V et al. Vagus nerve stimulation: from epilepsy to the cholinergic anti-inflammatory pathway (Estimulação do nervo vago: da epilepsia à via anti-inflamatória colinérgica). Neurogastroenterol Motil. 2013; 25 (3): 208-221
- Bonaz B, Sinniger V, Pellissier S. Anti-inflammatory properties of the vagus nerve: potential therapeutic implications of vagus nerve stimulation (Propriedades anti-inflamatórias do nervo vago: possíveis implicações terapêuticas da estimulação do nervo vago). J Physiol. 2016; 594 (20): 5781-5790
- Borland MS, Vrana WA, Moreno NA et al. Cortical map plasticity as a function of vagus nerve stimulation intensity (Plasticidade do mapa cortical em função da intensidade da estimulação do nervo vago). Brain Stimul. 2016; 9 (1): 117-123
- Bravo JA, Forsythe P, Chew M V et al. Ingestion of Lactobacillus strain regulates emotional behaviour and central GABA receptor expression in a mouse via the vagus nerve. Proc Natl Acad Sci. 2011; 108 (38): 16050-16055
- Breit S, Kupferberg A, Rogler G et al. Vagus nerve as modulator of the brain-gut axis in psychiatric and inflammatory disorders (O nervo vago como modulador do eixo cérebro-intestino em distúrbios psiquiátricos e inflamatórios). Front Psychiatry. 2018; 9: 44
- Brown RP, Gerbarg PL. Sudarshan Kriya yogic breathing in the treatment of stress, anxiety, and depression: part I-neurophysiologic model. J Altern Complement Med. 2005; 11 (1): 189-201
- Chang R-Y, Koo M, Yu Z-R et al. The effect of t'ai chi exercise on autonomic nervous function of patients with coronary artery disease (O efeito do exercício de t'ai chi na função nervosa autônoma de pacientes com doença arterial coronariana). J Altern Complement Med. 2008; 14 (9): 1107-1113
- Christensen JH. Omega-3 polyunsaturated fatty acids and heart rate variability (Ácidos graxos poliinsaturados ômega-3 e variabilidade da frequência cardíaca). Front Physiol. 2011; 2: 84
- Clark KB, Krahl SE, Smith DC et al. A estimulação vagal unilateral pós-treinamento melhora o desempenho de retenção no rato. Neurobiol Learn Mem. 1995; 63 (3): 213-216
- Clark KB, Smith DC, Hassert DL et al. A estimulação elétrica pós-treinamento de aferentes vagais com inativação concomitante de eferentes vagais melhora os processos de armazenamento de memória no rato. Neurobiol Learn Mem. 1998; 70 (3): 364-373
- Craig AD. Como você se sente? Interocepção: o sentido da condição fisiológica do corpo. Nat Rev Neurosci. 2002; 3 (8): 655-666
- Critchley HD, Mathias CJ, Dolan RJ. Neuroanatomical basis for first- and second-order representations of bodily states (Base neuroanatômica para representações de primeira e segunda ordem de estados corporais). Nat Neurosci. 2001; 4 (2): 207-212
- Deng H, Xiao X, Wang Z. Periaqueductal grey neuronal activities underlie different aspects of defensive behaviors. J Neurosci. 2016; 36 (29): 7580-7588
- Dolgoff-Kaspar R, Baldwin A, Johnson MS et al. Effect of laughter yoga on mood and heart rate variability in patients awaiting organ transplantation: a pilot study (Efeito da ioga do riso no humor e na variabilidade da frequência cardíaca em pacientes que aguardam transplante de órgãos: um estudo piloto). Altern Ther. 2012; 18 (4): 53-58
- Eller-Berndl D Variabilidade da frequência cardíaca. Verlag-Haus d. Ärzte; 2010
- Emmet D, Nuño V, Pierce-Talsma S. OMT para lidar com os efeitos fisiológicos do estresse. J Osteopath Med. 2018; 118 (2): e11-e11
- Esch T, Stefano GB. The neurobiology of love (A neurobiologia do amor). Neuroendocrinol Lett. 2005; 26 (3): 175-192
- Field T, Diego M, Hernandez-Reif M. Preterm infant massage therapy research: a review. Infant Behav Dev. 2010; 33 (2): 115-124
- Field T, Diego M, Hernandez-Reif M. Potential underlying mechanisms for greater weight gain in massaged preterm infants. Infant Behav Dev. 2011; 34 (3): 383-389
- Follesa P, Biggio F, Gorini G et al. Vagus nerve stimulation increases norepinephrine concentration and the gene expression of BDNF and bFGF in the rat brain. Brain Res. 2007; 1179 (1): 28-34
- Foreman RD, Qin C, Jou CJ. Spinothalamic system and viscerosomatic motor reflexes: functional organisation of cardiac and somatic input (Sistema espinotalâmico e reflexos motores viscerossomáticos: organização funcional da entrada cardíaca e somática). Sci Clin Appl Man Ther E-b. Publicado on-line em 2010: 111
- Fornari M, Carnevali L, Sgoifo A. Uma única sessão de terapia manipulativa osteopática atenua as respostas autonômicas e neuroendócrinas agudas ao estresse mental em participantes saudáveis do sexo masculino. J Osteopath Med. 2017; 117 (9): 559-567
- Furmaga H, Carreno FR, Frazer A. Vagal nerve stimulation rapidly activates brain-derived neurotrophic factor receptor TrkB in rat brain. PLoS One. 2012; 7 (5)
- Furmaga H, Shah A, Frazer A. Serotonergic and noradrenergic pathways are required for the anxiolytic-like and antidepressant-like behavioural effects of repeated vagal nerve stimulation in rats. Biol Psychiatry. 2011; 70 (10): 937-945
- George MS, Ward Jr HE, Ninan PT et al. A pilot study of vagus nerve stimulation (VNS) for treatment-resistant anxiety disorders (Um estudo piloto de estimulação do nervo vago (VNS) para transtornos de ansiedade resistentes ao tratamento). Brain Stimul. 2008; 1 (2): 112-121
- Gerritsen RJS, Band GPH. Breath of life: o modelo de estimulação vagal respiratória da atividade contemplativa. Front Hum Neurosci. 2018; 12: 397
- Grape C, Sandgren M, Hansson L-O et al. Does singing promote well-being? An empirical study of professional and amateur singers during a singing lesson (Um estudo empírico de cantores profissionais e amadores durante uma aula de canto). Integr Physiol Behav Sci. 2002; 38 (1): 65-74
- Green AL, Weaver DF. Estimulação vagal por massagem manual do seio carotídeo para supressão aguda de convulsões. J Clin Neurosci. 2014; 21 (1): 179-180
- Grote V, Lackner H, Kelz C et al. Short-term effects of pulsed electromagnetic fields after physical exercise are dependent on autonomic tone before exposure. Eur J Appl Physiol. 2007; 101 (4): 495-502
- Günther-Borstel J, Schmidt T, Liem T. Variabilidade da frequência cardíaca: medição e possíveis aplicações na osteopatia. Osteopathic Medicine (Medicina Osteopática). 2015; 16 (3): 4-8
- Harinath K, Malhotra AS, Pal K et al. Autonomic nervous system and adrenal response to cold in man at Antarctica (Sistema nervoso autônomo e resposta adrenal ao frio no homem na Antártica). Wilderness Environ Med. 2005; 16 (2): 81-91
- Hassert DL, Miyashita T, Williams CL. The effects of peripheral vagal nerve stimulation at a memory-modulating intensity on norepinephrine output in the basolateral amygdala (Os efeitos da estimulação do nervo vagal periférico em uma intensidade que modula a memória na produção de norepinefrina na amígdala basolateral). Behav Neurosci. 2004; 118 (1): 79
- Hays SA. Aprimoramento de terapias de reabilitação com estimulação do nervo vago. Neurotherapeutics. 2016; 13 (2): 382-394
- Hays SA, Rennaker RL, Kilgard MP. Targeting plasticity with vagus nerve stimulation to treat neurological disease (Visando a plasticidade com estimulação do nervo vago para tratar doenças neurológicas). Prog Brain Res. 2013; 207: 275-299
- He W, Wang X, Shi H et al. Auricular acupuncture and vagal regulation (Acupuntura auricular e regulação vagal). Evidence-Based Complement Altern Med. 2012; 2012
- Holstege G. The periaqueductal grey controls brainstem emotional motor systems including respiration (A substância cinzenta periaquedutal controla os sistemas motores emocionais do tronco cerebral, inclusive a respiração). Prog Brain Res. 2014; 209: 379-405
- Hulsey DR, Riley JR, Loerwald KW et al. Parametric characterisation of neural activity in the locus coeruleus in response to vagus nerve stimulation (Caracterização paramétrica da atividade neural no locus coeruleus em resposta à estimulação do nervo vago). Exp Neurol. 2017; 289: 21-30
- Imeryüz N, Yeğen BC, Bozkurt A et al. Glucagon-like peptide-1 inhibits gastric emptying via vagal aferent-mediated central mechanisms. Am J Physiol Liver Physiol. 1997; 273 (4): G920-G927
- Iwasaki Y, Maejima Y, Suyama S et al. Peripheral oxytocin activates vagal aferent neurons to suppress feeding in normal and leptin-resistant mice: a route for ameliorating hyperphagia and obesity. Am J Physiol Integr Comp Physiol. 2015; 308 (5): R360-R369
- Jänig W. The Integrative Action of the Autonomic Nervous System (A Ação Integrativa do Sistema Nervoso Autônomo) Cambridge University Press. Z Zellforsch. 2006; 110: 386-400
- Jänig W, Green PG. Inflamação aguda na articulação: seu controle pelo sistema nervoso simpático e pelos sistemas neuroendócrinos. Auton Neurosci. 2014; 182: 42-54
- Kalyani BG, Venkatasubramanian G, Arasappa R et al. Neurohemodynamic correlates of 'OM'chanting: A pilot functional magnetic resonance imaging study. Int J Yoga. 2011; 4 (1): 3
- Khasar SG, Reichling DB, Green PG et al. Fasting is a physiological stimulus of vagus-mediated enhancement of nociception in the female rat. Neuroscience. 2003; 119 (1): 215-221
- Klarer M, Arnold M, Günther L et al. Gut vagal aferents differentially modulate innate anxiety and learned fear. J Neurosci. 2014; 34 (21): 7067-7076
- Klarer M, Krieger J-P, Richetto J et al. Abdominal vagal aferents modulate the brain transcriptome and behaviours relevant to schizophrenia (Aferentes vagais abdominais modulam o transcriptoma cerebral e comportamentos relevantes para a esquizofrenia). J Neurosci. 2018; 38 (7): 1634-1647
- Knox D, George SA, Fitzpatrick CJ et al. Single prolonged stress disrupts retention of extinguished fear in rats. Learn Mem. 2012; 19 (2): 43-49
- Kok BE, Coffey KA, Cohn MA et al. How Positive Emotions Build Physical Health: Perceived Positive Social Connections Account for the Upward Spiral Between Positive Emotions and Vagal Tone (Como as emoções positivas criam saúde física: as conexões sociais positivas percebidas são responsáveis pela espiral ascendente entre as emoções positivas e o tom vagal). Psychol Sci. 2013; 24 (7): 1123-1132
- Kromenacker BW, Sanova AA, Marcus FI et al. Vagal mediation of low-frequency heart rate variability during slow yogic breathing (Mediação vagal da variabilidade da frequência cardíaca de baixa frequência durante a respiração iogue lenta). Psychosom Med. 2018; 80 (6): 581-587
- Lamb DG, Porges EC, Lewis GF et al. Non-invasive vagal nerve stimulation effects on hyperarousal and autonomic state in patients with posttraumatic stress disorder and history of mild traumatic brain injury: preliminary evidence. Front Med. 2017; 4: 124
- Li J-M, Darlak KA, Southerland L et al. VIPhyb, um antagonista do receptor do peptídeo intestinal vasoativo, aumenta a imunidade antiviral celular em camundongos infectados com citomegalovírus murino. PLoS One. 2013; 8 (5): e63381
- Li J-M, Hossain MS, Southerland L et al. Pharmacological inhibition of VIP signalling enhances antiviral immunity and improves survival in murine cytomegalovirus-infected allogeneic bone marrow transplant recipients. Blood, J Am Soc Hematol. 2013; 121 (12): 2347-2351
- Liem T. The practice of craniosacral osteopathy (A prática da osteopatia craniossacral). Georg Thieme Publishers; 2003
- Liem T. Practice of craniosacral osteopathy (Prática de osteopatia craniossacral). Editora Georg Thieme; 2019
- Liem T. The osteopathy self-help book (O livro de autoajuda da osteopatia). Stuttgart: Trias; 2021
- Liem T. Psychosomatic osteopathy (Osteopatia psicossomática). Munique: Elsevier (previsão de impressão em 2022)
- Liem T, Neuhuber W. Abordagem do tratamento osteopático do trauma psicoemocional por meio da integração bifocal. J Osteopath Med. 2020; 120 (3): 180-189
- Liem T, Neuhuber W. Crítica à teoria polivagal. DO - Revista alemã de osteopatia. 2021; 19 (02): 34-37
- Liu L, Lu Y, Bi X et al. Choline ameliorates cardiovascular damage by improving vagal activity and inhibiting the inflammatory response in spontaneously hypertensive rats. Sci Rep. 2017; 7 (1): 1-13
- Loerwald KW, Borland MS, Rennaker II RL et al. The interaction of pulse width and current intensity on the extent of cortical plasticity evoked by vagus nerve stimulation (A interação da largura do pulso e da intensidade da corrente na extensão da plasticidade cortical evocada pela estimulação do nervo vago). Brain Stimul. 2018; 11 (2): 271-277
- Lu W-A, Chen G-Y, Kuo C-D. A reflexologia podal pode aumentar a modulação vagal, diminuir a modulação simpática e reduzir a pressão arterial em indivíduos saudáveis e pacientes com doença arterial coronariana. Altern Ther Health Med. 2011; 17 (4): 8
- Lu W-A, Kuo C-D. The effect of Tai Chi Chuan on the autonomic nervous modulation in older persons. Med Sci Sports Exerc. 2003; 35 (12): 1972-1976
- Lu W-A, Kuo C-D. Efeito independente da frequência respiratória do Tai Chi Chuan na modulação autonômica. Clin Auton Res. 2014; 24 (2): 47-52
- Mager DE, Wan R, Brown M et al. Caloric restriction and intermittent fasting alter spectral measures of heart rate and blood pressure variability in rats. FASEB J. 2006; 20 (6): 631-637
- Mäkinen TM, Mäntysaari M, Pääkkönen T et al. Autonomic nervous function during whole-body cold exposure before and after cold acclimation (Função nervosa autônoma durante exposição ao frio de corpo inteiro antes e depois da aclimatação ao frio). Aviat Space Environ Med. 2008; 79 (9): 875-882
- Manta S, Dong J, Debonnel G et al. Optimisation of vagus nerve stimulation parameters using the firing activity of serotonin neurons in the rat dorsal raphe. Eur Neuropsychopharmacol. 2009; 19 (4): 250-255
- Martínez-Jaimes MD, García-Lorenzana M, Munoz-Ortega MH et al. Modulação da resposta imune inata pelo nervo vago na amebíase hepática experimental em ratos. Exp Parasitol. 2016; 169: 90-101
- Mason H, Vandoni M, Debarbieri G et al. Cardiovascular and respiratory effect of yogic slow breathing in the yoga beginner: what is the best approach? Evidence-Based Complement Altern Med. 2013; 2013
- McIntyre CK. Existe um papel para a estimulação do nervo vago no tratamento do transtorno de estresse pós-traumático? Publicado on-line em 2018
- Miu AC, Heilman RM, Miclea M. Reduced heart rate variability and vagal tone in anxiety: trait versus state, and the effects of autogenic training. Auton Neurosci. 2009; 145 (1-2): 99-103
- Naritoku DK, Terry WJ, Helfert RH. Regional induction of fos immunoreactivity in the brain by anticonvulsant stimulation of the vagus nerve (Indução regional de imunorreatividade fos no cérebro por estimulação anticonvulsiva do nervo vago). Epilepsy Res. 1995; 22 (1): 53-62
- Nichols JA, Nichols AR, Smirnakis SM et al. Vagus nerve stimulation modulates cortical synchrony and excitability through the activation of muscarinic receptors (Estimulação do nervo vago modula a sincronia e a excitabilidade cortical por meio da ativação de receptores muscarínicos). Neuroscience. 2011; 189: 207-214
- Noble LJ, Gonzalez IJ, Meruva VB et al. Effects of vagus nerve stimulation on extinction of conditioned fear and post-traumatic stress disorder symptoms in rats (Efeitos da estimulação do nervo vago na extinção do medo condicionado e dos sintomas do transtorno de estresse pós-traumático em ratos). Transl Psychiatry. 2017; 7 (8): e1217-e1217
- O'Keefe Jr JH, Abuissa H, Sastre A et al. Effects of omega-3 fatty acids on resting heart rate, heart rate recovery after exercise, and heart rate variability in men with healed myocardial infarctions and depressed ejection fractions. Am J Cardiol. 2006; 97 (8): 1127-1130
- Ohinata K, Takemoto M, Kawanago M et al. O zinco administrado por via oral aumenta a ingestão de alimentos por meio de estimulação vagal em ratos. J Nutr. 2009; 139 (3): 611-616
- Peña DF, Engenheiro ND, McIntyre CK. Rapid remission of conditioned fear expression with extinction training paired with vagus nerve stimulation (Remissão rápida da expressão do medo condicionado com treinamento de extinção associado à estimulação do nervo vago). Biol Psychiatry. 2013; 73 (11): 1071-1077
- Peña DF, Childs JE, Willett S et al. Vagus nerve stimulation enhances extinction of conditioned fear and modulates plasticity in the pathway from the ventromedial prefrontal cortex to the amygdala. Front Behav Neurosci. 2014; 8: 327
- Perlman SB, Camras LA, Pelphrey KA. Physiology and functioning: Parents' vagal tone, emotion socialisation, and children's emotion knowledge. J Exp Child Psychol. 2008; 100 (4): 308-315
- Rechberger V, Biberschick M, Porthun J. Eficácia de um tratamento osteopático no sistema nervoso autônomo: uma revisão sistemática da literatura. Eur J Med Res. 2019; 24 (1): 1-14
- Revesz D, Tjernstrom M, Ben-Menachem E et al. Effects of vagus nerve stimulation on rat hippocampal progenitor proliferation (Efeitos da estimulação do nervo vago na proliferação de progenitores do hipocampo de ratos). Exp Neurol. 2008; 214 (2): 259-265
- Ripplinger CM. De medicamentos a dispositivos e vice-versa: estimulação química do nervo vagal para o tratamento da insuficiência cardíaca. Cardiovasc Res. 2017; 113 (11): 1270-1272
- Roberts B, Makar AE, Canaan R et al. Effect of occipitoatlantal decompression on cerebral blood flow dynamics as evaluated by Doppler ultrasonography. J Osteopath Med. 2021; 121 (2): 171-179
- Roelofs K. Freeze for action: neurobiological mechanisms in animal and human freezing (Congelamento para ação: mecanismos neurobiológicos no congelamento animal e humano). Philos Trans R Soc B Biol Sci. 2017; 372 (1718): 20160206
- Roosevelt RW, Smith DC, Clough RW, Jensen RA, Browning RA. Increased extracellular concentrations of norepinephrine in cortex and hippocampus following vagus nerve stimulation in the rat. Brain Res. 2006 Nov 13;1119(1):124-32.
- Rosas-Ballina M, Tracey KJ. The neurology of the immune system: neural reflexes regulate immunity (A neurologia do sistema imunológico: reflexos neurais regulam a imunidade). Neuron. 2009; 64 (1): 28-32
- Saper CB. The central autonomic nervous system: conscious visceral perception and autonomic pattern generation (O sistema nervoso autônomo central: percepção visceral consciente e geração de padrões autonômicos). Annu Rev Neurosci. 2002; 25 (1): 433-469
- Singer P, Shapiro H, Theilla M et al. Anti-inflammatory properties of omega-3 fatty acids in critical illness: novel mechanisms and an integrative perspective. Medicina Intensiva. 2008; 34 (9): 1580-1592
- Skulas-Ray AC, Kris-Etherton PM, Harris WS et al. Effects of marine-derived omega-3 fatty acids on systemic hemodynamics at rest and during stress: a dose-response study. Ann Behav Med. 2012; 44 (3): 301-308
- Souza RR, Noble LJ, McIntyre CK. Usando o modelo de estresse prolongado único para examinar a fisiopatologia do TEPT. Front Pharmacol. 2017; 8: 615
- Souza RR, Oleksiak CR, Tabet MN et al. Vagus nerve stimulation promotes extinction generalisation across sensory modalities. Neurobiol Learn Mem. 2021; 181: 107425
- Souza RR, Robertson NM, Mathew E et al. Parâmetros eficientes da estimulação do nervo vago para aprimorar o aprendizado da extinção em um modelo de TEPT em ratos resistente à extinção. Prog Neuro-Psychopharmacology Biol Psychiatry. 2020; 99: 109848
- Souza RR, Robertson NM, McIntyre CK et al. Vagus nerve stimulation enhances fear extinction as an inverted-U function of stimulation intensity (A estimulação do nervo vago aumenta a extinção do medo como uma função em U invertido da intensidade da estimulação). Exp Neurol. 2021; 341: 113718
- Souza RR, Robertson NM, Pruitt DT et al. Vagus nerve stimulation reverses the extinction impairments in a model of PTSD with prolonged and repeated trauma. Stress. 2019; 22 (4): 509-520
- Streeter CC, Gerbarg PL, Saper RB et al. Effects of yoga on the autonomic nervous system, gamma-aminobutyric-acid, and allostasis in epilepsy, depression, and post-traumatic stress disorder (Efeitos da ioga no sistema nervoso autônomo, ácido gama-aminobutírico e alostase na epilepsia, depressão e transtorno de estresse pós-traumático). Med Hypotheses. 2012; 78 (5): 571-579
- Székely M. The vagus nerve in thermoregulation and energy metabolism (O nervo vago na termorregulação e no metabolismo energético). Auton Neurosci. 2000; 85 (1-3): 26-38
- Telles S, Raghavendra BR, Naveen KV et al. Changes in autonomic variables following two meditative states described in yoga texts. J Altern Complement Med. 2013; 19 (1): 35-42
- Vickhoff B, Malmgren H, Åström R et al. Music structure determines heart rate variability of singers (A estrutura da música determina a variabilidade da frequência cardíaca dos cantores). Front Psychol. 2013; 4: 334
- Waise TMZ, Dranse HJ, Lam TKT. The metabolic role of vagal aferent innervation (O papel metabólico da inervação aferente vagal). Nat Rev Gastroenterol Hepatol. 2018; 15 (10): 625-636
- Walter U, Tsiberidou P. Differential age-, gender-, and side-dependency of vagus, spinal accessory, and phrenic nerve calibers detected with precise ultrasonography measures. Muscle Nerve (Nervo muscular). 2019; 59 (4): 486-491
- Wang Y, Kondo T, Suzukamo Y et al. Vagal nerve regulation is essential for the increase in gastric motility in response to mild exercise. Tohoku J Exp Med. 2010; 222 (2): 155-163
- Wei G, Li Y, Yue X et al. Tai Chi Chuan modula a variabilidade da frequência cardíaca durante a respiração abdominal em adultos idosos. PsyCh J. 2016; 5 (1): 69-77
- Wischhöfer S, Jung AM. Efeito do tratamento osteopático do coração de acordo com Torsten Liem no sistema nervoso autônomo em pessoas com níveis elevados de estresse - um estudo controlado e randomizado. Tese para obtenção do grau de Mestre em Ciências. Escola de Osteopatia da Alemanha, Hamburgo, 2020
- Yang J-L, Chen G-Y, Kuo C-D. Comparison of effect of 5 recumbent positions on autonomic nervous modulation in patients with coronary artery disease (Comparação do efeito de 5 posições reclinadas na modulação do sistema nervoso autônomo em pacientes com doença arterial coronariana). Circ J. 2008; 72 (6): 902-908
- Yuan P-Q, Taché Y, Miampamba M et al. Acute cold exposure induces vagally mediated Fos expression in gastric myenteric neurons in conscious rats. Am J Physiol Liver Physiol. 2001; 281 (2): G560-G568
- Zhu JX, Wu XY, Owyang C et al. Intestinal serotonin acts as a paracrine substance to mediate vagal signal transmission evoked by luminal factors in the rat. J Physiol. 2001; 530 (3): 431-442
- Aulas ministradas por Bruno Donatini na OSD, Hamburgo 2021